W skrócie
W jakim celu badanie jest wykonywane?
Aby ocenić ryzyko rozwoju chorób sercowo-naczyniowych, zwłaszcza choroby niedokrwiennej serca oraz w celu monitorowania efektów leczenia hiperlipidemii.
Kiedy badanie jest wykonywane?
Parametr może być oznaczony przy rutynowych/przesiewowych badaniach jako dodatkowy składnik profilu lipidowego (lipidogramu) lub w przypadku występowania zaburzeń lipidowych (dyslipidemii).
Jako badanie przesiewowe: u osób dorosłych bez czynników ryzyka badanie warto wykonać co 4-6 lat natomiast u dzieci raz w wieku między 9 a 11 r. ż. a następnie między 17 a 21 rokiem życia.
W celu monitorowania efektów leczenia: w regularnych odstępach czasu u osób obarczonych czynnikami ryzyka chorób układu krążenia, gdy wcześniejsze wyniki wykazały wysokie poziomy lipidów oraz w celu monitorowania efektów terapii.
Jak się pobiera próbkę do badania?
Próbka krwi pobrana z żyły (najczęściej łokciowej) lub z opuszki palca.
Do badania nie-HDL cholesterolu najczęściej używa się próbki krwi pobranej z żyły łokciowej. Oznaczenia wykonuje się w surowicy lub osoczu.
Czy do badania trzeba się przygotować?
Krew jest pobierana 10-12 godzin po ostatnim posiłku. Dopuszcza się jedynie picie wody. W niektórych przypadkach lekarz zleca badanie po posiłku, lecz wówczas należy przypomnieć o tym osobie pobierającej krew do badania.
Informacja o próbce
Co się oznacza?
Lipoproteiny są białkami odpowiadającymi za transport i metabolizm cholesterolu. Lipoproteiny o małej gęstości (LDL) transportują cholesterol z wątroby do tkanek obwodowych, w tym do ścian naczyń krwionośnych, dlatego ich wysokie stężenie uważane jest za niekorzystne dla zdrowia i związane z rozwojem miażdżycy i chorób sercowo-naczyniowych. Odwrotne działanie posiada frakcja lipoprotein o wysokiej gęstości (HDL), która transportuje cholesterol z naczyń do wątroby, przez co wykazuje działanie przeciwmiażdżycowe i chroni przed chorobami układu krążenia.
W standardowym badaniu profilu lipidowego oznacza się stężenie cholesterolu całkowitego oraz zgromadzonego we frakcji LDL i HDL. Nie-HDL cholesterol jest parametrem wyliczanym na podstawie oznaczeń cholesterolu całkowitego i HDL-cholesterolu. Odzwierciedla on stężenie cholesterolu we wszystkich frakcjach lipoprotein potencjalnie miażdżycorodnych, a więc LDL oraz liporotein o pośredniej i bardzo małej gęstości (IDL, VLDL) czy lipoproteiny a (Lp(a)).
Badanie
W jakich przypadkach badanie jest wykonywane?
Oznaczenie nie-HDL cholesterolu wykonuje się w celu określenia ryzyka rozwoju choroby niedokrwiennej serca. Badanie może być także pomocne przy ocenie konieczności zastosowania terapii hipolipemizującej (dieta, leki) oraz monitorowaniu leczenia zaburzeń lipidowych. do góry
W jakich przypadkach badanie jest zlecane?
Oznaczenia stężenie nie-HDL cholesterolu mogą być zlecane jako dodatkowy parametr do tzw. profilu lipidowego (lipidogramu), razem z cholesterolem całkowitym, cholesterolem HDL, cholesterolem LDL i triglicerydami.
Podobnie jak tradycyjny lipidogram, nie-HDL cholesterol może być testem przesiewowym wykonywanym u zdrowych osób w ramach rutynowych badań lekarskich. Z reguły u osób dorosłych zaleca się, aby profil lipidowy był wykonywany co 5 lat. Częstsze oznaczenia powinny być wykonywane u osób z grup ryzyka choroby niedokrwiennej serca, m.in. w przypadku otyłości, cukrzycy, nadciśnienia tętniczego czy występowania chorób sercowo-naczyniowych u krewnych I stopnia.
Oznaczenie stężenia nie-HDL cholesterolu można również wykonywać cyklicznie w celu oceny leczenia zaburzeń lipidowych, zarówno po zastosowaniu diety i zwiększeniu aktywności fizycznej, jak i po wprowadzeniu środków farmakologicznych (np. statyn). Nie-HDL cholesterol uważany jest za drugi, po LDL-cholesterolu, cel terapii hipolipemizującej.
Co oznacza wynik?
Podwyższone stężenie nie-HDL cholesterolu może wskazywać na zwiększone ryzyko choroby niedokrwiennej serca. Optymalne stężenie nie-HDL cholesterolu klasyfikuje się w zależności od ryzyka sercowo-naczyniowego. Powinno być ono o 30 mg/dl wyższe niż odpowiadający mu poziom cholesterolu LDL:
- Optymalne: nie-HDL-C poniżej 130 mg/dl (3,37 mmol/l) u osób z niestabilną chorobą wieńcową lub po zawale serca,
- Pożądane na czczo: nie-HDL-C poniżej 145 mg/dl (3,8 mmol/l u osób ze stabilną chorobą wieńcową lub cukrzycą,
- Pożądane poposiłkowe: nie-HDL-C poniżej 150 mg/dl (3,9 mmol/l)
- Nie-HDL-C poniżej 160 mg/dl (4,14 mmol/l) u osób z co najmniej dwoma czynnikami ryzyka* (umiarkowane ryzyko choroby niedokrwiennej serca)
- Nie-HDL-C poniżej 190 mg/dl (4,91 mmol/l) u osób z jednym lub bez czynników ryzyka* (niskie ryzyko choroby niedokrwiennej serca)
- Wysokie: nie-HDL-C 190-219 mg/dL (4,9 – 5,7 mmol/L)
- Bardzo wysokie: nie-HDL-C powyżej 220 mg/dL (5,7 mmol/L)
*Czynniki ryzyka choroby niedokrwiennej serca to między innymi: wiek powyżej 45. roku życia u mężczyzn i 55. roku życia u kobiet, palenie tytoniu, nadciśnienie tętnicze, niskie stężenie HDL-cholesterolu (poniżej 40 mg/dl; 1,04 mmol/l)), cukrzyca, przedwczesne występowanie choroby niedokrwiennej serca w rodzinie (poniżej 55. roku życia u krewnego I stopnia płci męskiej lub poniżej 65. roku życia u krewnej I stopnia płci żeńskiej)
Kategorie ryzyka u dzieci i młodzieży są inne – należy je omówić z pediatrą prowadzącym. Zgodnie z zaleceniami Amerykańskie Akademii Pediatrii badanie profilu lipidowego u dzieci wykonuje się nie na czczo a ocena stężenia nie –HDL-C jest zalecana w badaniach przesiewowych u dzieci bez czynników ryzyka. Zalecane wartości odcięcia podane są poniżej.
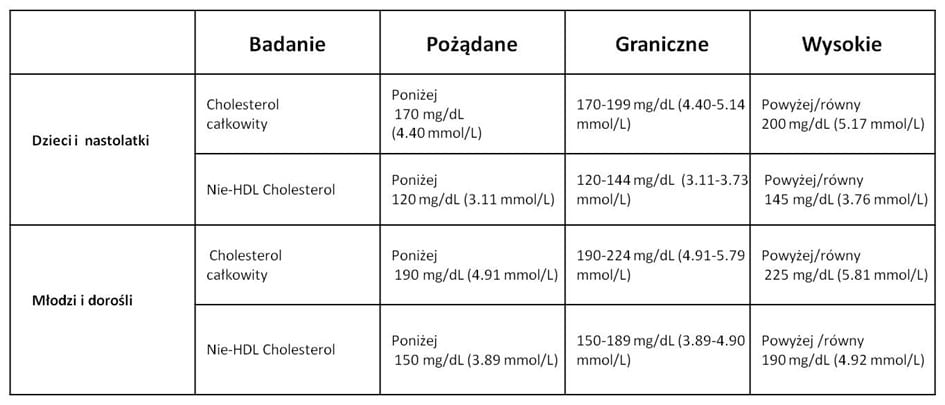
Niskie stężenie nie-HDL cholesterolu, podobnie jak LDL-cholesterolu, nie jest zazwyczaj powodem do niepokoju i nie podlega monitorowaniu. Może występować m.in. w przypadku nadczynności tarczycy, chorób wątroby lub dziedzicznego niedoboru lipoprotein.
Uwaga
Dla wielu oznaczeń nie ustalono standardowych zakresów referencyjnych. Ze względu na to, że wartości te zależą od wielu czynników takich jak: wiek, płeć, badana populacja, metoda oznaczenia, wyniki przedstawione jako wartości liczbowe mają różne znaczenie w różnych laboratoriach. Wynik powinien zawierać zakres referencyjny dla konkretnego oznaczenia. Lab Tests Online zaleca, aby pacjent przedyskutował wyniki testu z lekarzem. Dodatkowe informacje na temat zakresów referencyjnych są dostępne w artykule:
Przedziały referencyjne i ich znaczenie.
Co jeszcze należy wiedzieć?
10-12 godzin przed pobraniem krwi nie należy spożywać posiłków ani napojów z ładunkiem kalorycznym (w tym kawy i herbaty). W związku z tym, że nie-HDL-C jest parametrem wyliczanym, do oceny jego stężenia konieczne jest wcześniejsze wykonanie oznaczeń cholesterolu całkowitego i HDL-cholesterolu. Stężenie nie-HDL cholesterolu, podobnie jak LDL cholesterolu, może ulec przejściowemu obniżeniu w wyniku np. ostrej infekcji, zawału serca lub urazu. Wyższe stężenia można zaobserwować również u kobiet w ciąży. W związku z tym oznaczenia powinno wykonywać się u osób relatywnie zdrowych. W innym przypadku oznaczenia powinny być wykonane dopiero po około 6 tygodniach po chorobie lub porodzie.
Pytania i odpowiedzi
- W jaki sposób oblicza się stężenie nie-HDL cholesterolu?
Stężenie nie-HDL cholesterolu (nie-HDL-C) obliczane jest na podstawie stężenia cholesterolu całkowitego (TC) i HDL cholesterolu (HDL-C), przy użyciu prostego równania:
nie-HDL-C = TC – HDL-C
Stężenie wyraża się w mg/dl lub mmol/l.
- Czy oznaczanie nie-HDL cholesterolu ma jakieś zalety w porównaniu do oznaczeń LDL-cholesterolu?
Stężenie nie-HDL cholesterolu uznawane jest za równie przydatny parametr w ocenie ryzyka choroby niedokrwiennej serca, co LDL cholesterol. Włączenie oznaczeń nie-HDL-C do tradycyjnego profilu lipidowego niesie ze sobą wiele zalet:
- jest parametrem wyliczanym z prostego równania, na podstawie stężenia cholesterolu całkowitego i HDL cholesterolu, w związku z czym oznaczenia są łatwo dostępne nawet w małych laboratoriach i nie wymagają dodatkowych nakładów finansowych;
- ocenia stężenie cholesterolu zawartego we wszystkich potencjalnie proaterogennych frakcjach lipoprotein;
- w odróżnieniu do oznaczeń LDL cholesterolu wyliczanego ze wzoru Friedewalda, oznaczenia nie-HDL-C nie są obarczone błędem w przypadku występowania hipertriglicerydemii (np. u pacjentów z cukrzycą i zespołem metabolicznym); ponadto możliwe jest wykonanie oznaczeń u pacjentów nie będących na czczo;
- liczne badania populacyjne wykazały silną korelację pomiędzy stężeniem nie-HDL-C a apoliporoteiny B (apoB) – białka wchodzącego w skład proaterogennych lipoprotein, które odzwierciedla ilość cząsteczek biorących udział w powstawaniu miażdżycy;
- u pacjentów posiadających podwyższone stężenie nie-HDL-C przy prawidłowym stężeniu LDL cholesterolu obserwuje się zwiększoną ilość cząstek LDL, stężenie apoB oraz występowanie tzw. małych gęstych LDL, posiadających silne działanie miażdżycorodne; w związku z powyższym zastosowanie nie-HDL-C może pozwalać na lepszą ocenę ryzyka sercowo-naczyniowego niż LDL-C.
- Jakie leczenie jest wskazane w przypadku wysokiego poziomu LDL?
Podobnie jak w przypadku innych zaburzeń lipidowych, pierwszym krokiem w leczeniu podwyższonego stężenia nie-HDL cholesterolu jest zastosowanie diety z niską zawartością tłuszczów nasyconych oraz zwiększenie aktywności fizycznej. W przypadku braku efektów lekarz może zdecydować o wprowadzeniu leków hipolipemizujących, np. statyn.
Źródła
Linki do stron w języku angielskim:
National Heart, Lung, and Blood Institute: What Is Atherosclerosis?
FamilyDoctor.org: Heart Disease, Assessing Your Risk
American Heart Association: Prevention and Treatment of High Cholesterol
American Heart Association: What Guidelines Mean to You
American Heart Association: CV Risk Calculator
Linki do stron w języku polskim:
Polskie Towarzystwo Kardiologiczne: Stężenie cholesterolu nie-HDL lepiej determinuje ryzyko sercowo-naczyniowe niż stężenie cholesterolu LDL i apolipoproteiny B u osób leczonych statynami
